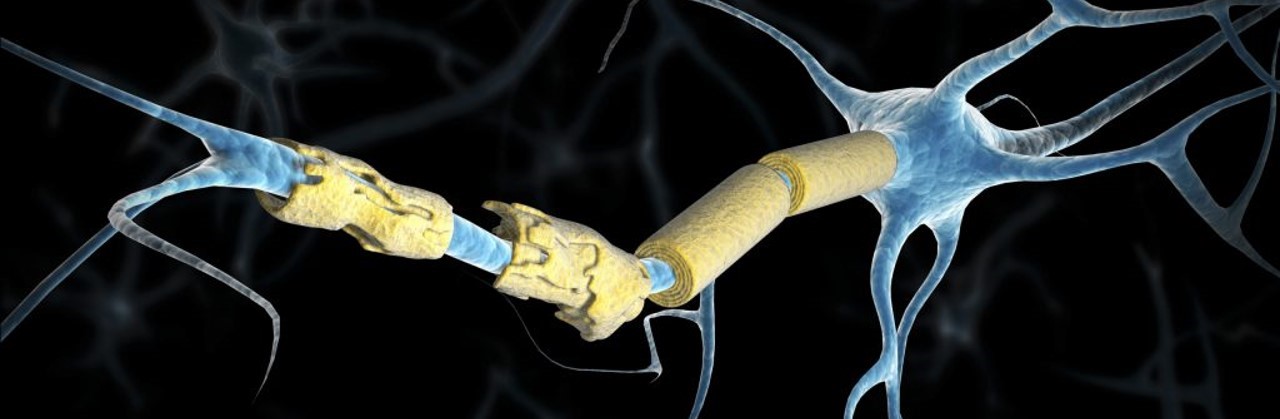
MS (Multiple sclerosis) شایعترین بیماری التهابی است که میلینهای اطراف نورونهای سیستم عصبی مرکزی یا CNS را درگیر میکند. MS یک بیماری کاملاً ژنتیکی نیست و فاکتورهای محیطی نیز میتوانند در بروز آن دخیل باشند. افراد مبتلا به MS لزوماً فرزندان بیمار ندارند. همچنین مشخص شده که شیوع این بیماری در زنان دو برابر مردان است. سیستم ایمنی، میلینهای پوشش دهنده اطراف نورونها را مورد حمله قرار داده و منجر به بیماری خودایمنی میشود. در سال 1981 استفاده از تکنولوژی MRI این امکان را فراهم کرد که با تصویربرداری از مغز، بتوان افراد بیمار را حتی بدون هیچ علائم خارجی شناسایی کرد.
MS یک بیماری نسبتا شایع در اروپا، ایالات متحده، کانادا، نیوزلند و بخشهایی از استرالیا میباشد. میزان بروز آن در دوران کودکی کم و بعد از سن 18 سالگی به سرعت افزایش یافته و بین سنین 20 تا 40 سالگی به اوج خود میرسد (در زنان حدود دو سال زودتر از مردان رخ میدهد). پس از آن شیوع بیماری به آرامی کاهش یافته و در افراد 50 سال و بیشتر از 50 سال کمتر دیده میشود. مطالعات نشان داده وقوع MS در زنان نسبت به مردان 5/1 تا 5/2 برابر است. زنان نسبت به مردان به MS حساستر هستند به خصوص در طول 3 ماه اول پس از زایمان.
MS یک بیماری خود ایمنی بوده و در اصل سیستم اعصاب مرکزی شامل مغز و نخاع را درگیر میکند. خستگی، اختلال شناختی، افسردگی و خلق و خوی نامناسب بهعنوان علائم رایج بیماری MS شناخته شدهاند.
امروزه مطالعات نشان دادهاند که ضایعات زیاد و مشخصی در دستگاه ادراری بهعنوان علائم واضح در بیماران MS وجود دارد. از سوی دیگر، MS یک علت بسیار مهم ناتوانی با منشاء عصبی در بزرگسالان جوان است و افسردگی بیشترین اختلال روانشناختی مشاهده شده در MS میباشد. اختلالات شنوایی مرکزی و محیطی همیشه در MS دیده میشود. نوریت بینایی (التهاب، آماس یا زخم مربوط به عصب چشم) نیز معمولاً نشانهای از MS است. علائم MS وابسته به حمله عصبی خاص، در سیستم اعصاب مرکزی است و ممکن است در نهایت منجر به بیحسی و گزگز در عضلات، ضعف عضلانی، رفلکس ضعیف، اسپاسم عضلانی، مشکل در حرکت، عدم هماهنگی و عدمتعادل در برخورد با دیگران، مشکل در گفتار، مشکل بینایی، احساس خستگی، درد حاد یا مزمن و مشکلات مثانه و روده گردد. افسردگی همیشه همراه با MS و ناشی از خلق و خوی متغیر بیماران MS است. علاوه بر این، مشکلات تفکر واحساسی نیز در MS دیده میشود.
به طور کلی بیماری MS به چهار دوره طبقهبندی میگردد:
این نوع MS شایعترین نوع است که تقریبا ۸۵ درصد از افراد مبتلا به ام اس در زمان تشخیص به این نوع مبتلا هستند. در این نوع MS علائم قدیمی بدتر شده و ممکن است علائم جدید ظاهر شود. علايم خفیف تا شدید و همچنین عود و بهبودی روزها یا ماهها طول میکشد. این نوع ام اس خوشخیمتر از سایر انواع آن است و به نسبت، پاسخ دارویی بهتری میدهد و معمولا تا سن ۲۳ سالگی تشخیص داده میشود.
این نوع ام اس دوره عود و بهبود ندارد، به آرامی و به طور مداوم از زمان شروع آن پیشرفت میکند. علائم به یکباره اتفاق نمیافتد و به آهستگی پیش میرود. در این نوع ام اس علائم بدون کاهش شدت باقی میماند. تقریبا ۱۵ درصد از مبتلایان به ام اس به این نوع مبتلا هستند.
این نوع اماس فقط در مبتلایان به RRMS اتفاق میافتد. مرحله انتهایی ام اس عود کننده-فروکش کننده به صورت SPMS میباشد که حدود ۲۰ سال طول میکشد. در این نوع ام اس علائم بهطور مداوم از زمان شروع بیماری و به آرامی پیشرفت میکند، و بدون کاهش و بدون دوره بهبودی است. در این نوع ام اس به خود عصب حمله میشود.
این نوع ام اس بدخیمترین نوع ام اس است ولی شیوع بسیار اندکی دارد. در PRMS همانند نوع پیشروندهی اولیه، علائم همیشه در حال پیشرفت است و با عود و حمله نیز همراه است. در واقع این نوع ام اس ترکیبی از نوع عود کننده و پیشروندهی اولیه میباشد، با این تفاوت که همیشه پیشرفت میکند و با هر حمله وخیمتر میشود.
بررسی فاکتورهایی که باعث بروز حملات در افراد مبتلا به MS هستند و نیز فاکتورهایی که منجربه ایجاد MS میشوند بسیار مهم است. این فاکتورها به دو دسته تقسیم میشوند:
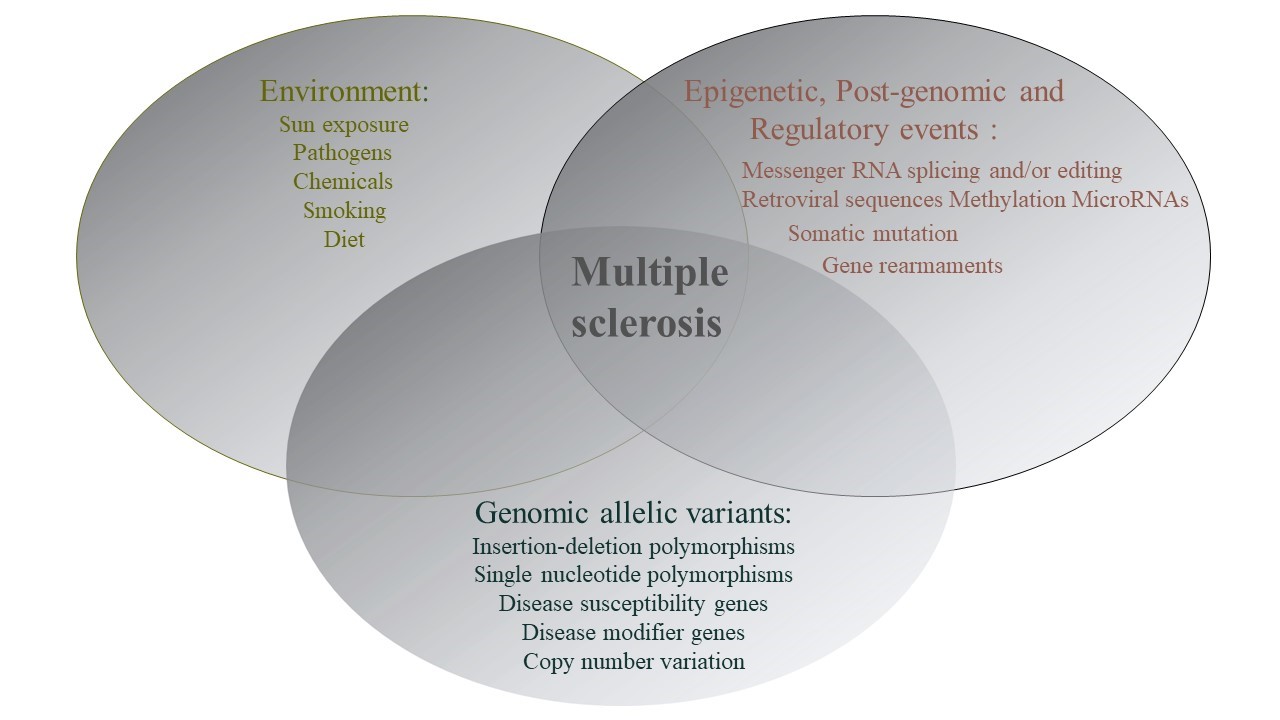
معمولا فاکتورهایی که باعث آغاز حملات MS میشوند ( نه همیشه ) فاکتورهای محیطی هستند نه ژنتیکی. چراکه ساختار ژنتیکی فرد در هر زمان ثابت بوده و عوامل محیطی میتوانند بر آنها تاثیرگذار باشند و مشخص کنند که آیا MS در فردی که از نظر ژنتیکی مستعد ابتلا به MS است بروز میکند یا خیر.
در ایجاد این بیماری، برهمکنش بین زمینه ژنتیکی فرد و شرایط محیطی که فرد در طول زندگیاش تجربه میکند، دخیل است
زمینهی ژنتیکی فرد مهمترین فاکتورخطر MS است. این بیماری تنها ناشی از یک ژن نیست و چندین ژن در ایجاد آن دخیل هستند. درحالیکه بزرگترین عامل ژنتیکی، مربوط به آنتیژن لوکوسیت انسانی کلاس دو استHLA class Ⅱ))، اما لوکوس دیگری مربوط به آنتیژن لوکوسیت انسانی کلاس یک نیز بهطور مستقل، تاثیرگذار است. درصد ابتلا به MS در فردی که عضوی از یک خانواده با سابقه MS است، به دلیل شباهت ژنتیکی، افزایش مییابد. این نسبت در بین خواهر و برادر که حدود 50 درصد شباهت ژنتیکی دارند، 20 تا 30 برابر نسبت به جمعیت عادی، افزایش دارد. دوقلوهای تک تخمکی که 100 درصد شباهت ژنتیکی دارند، نسبت به خواهر و برادر، تقریبا 10 برابر بیشتر است. تغییرات در ژنHLA-DRB1 قویترین عامل خطر ژنتیکی برای ابتلا به مولتیپل اسکلروزیس است و یکی دیگر از ژنهای مهم در بروز MS ژن IL-7R میباشد. هر دو ژن ذکر شده در سیستم ایمنی ایفای نقش میکنند و تغییرات در آنها ممکن است به پاسخهای خود ایمن منجر گردد و متعاقب آن، غلاف میلین و سلولهای عصبی دچار آسیب شوند و بیماری MS بروز پیدا کند. با این وجود هنوز مشخص نشدهاست که تغییرات درهر یک از این ژنها چه نقشی در ایجاد بیماری دارند. از دیگر ژنهایی که ممکن است در ایجاد MS دخیل باشند میتوان CYP27B1، TNFRSF1A، IL2RA و ... نام برد.
بهطور کلی تغییرات ژنتیکی، یک شاخص مهم در استعداد ابتلا به مولتیپل اسکلروزیس(MS) و پیشرفت آن است.
MS جزء "بیماریهای ژنتیکی پیچیده " محسوب میشود و در ایجاد این دسته از بیماریها برهمکنش ژنتیک و محیط ایفای نقش میکنند.
خوشهژن آنتیژن لوکوسیت انسانی، مهمترین لوکوس برای استعداد ابتلا به MS میباشد و این ژنها در مطالعات پیوستگی هم نشان داده شدهاند.
مطالعات GWAS فاکتورهای خطر متعددی را بهعنوان استعداد ابتلا به MS معرفی کردهاند، اما فقط تعداد کمی از آنها قابلیت توارث دارند.
با کمک فنآوریهای با ظرفیت بالا مانند NGS، میتوان مکانیسمهای دخیل در MS را تبیین کرد و به مدل بیماریزایی قابل اعتمادی میتوان دست پیدا کرد.
الگوی توارث مولتیپل اسکلروزیس مشخص نیست، اگرچه به نظر میرسد این وضعیت از طریق نسلها در خانوادهها منتقل میشود. خطر ابتلا به مولتیپل اسکلروزیس برای خواهر و برادر یا فرزندان یک فرد مبتلا به این بیماری بیشتر از جمعیت عمومی است.